 Définition
Définition
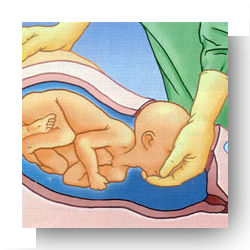
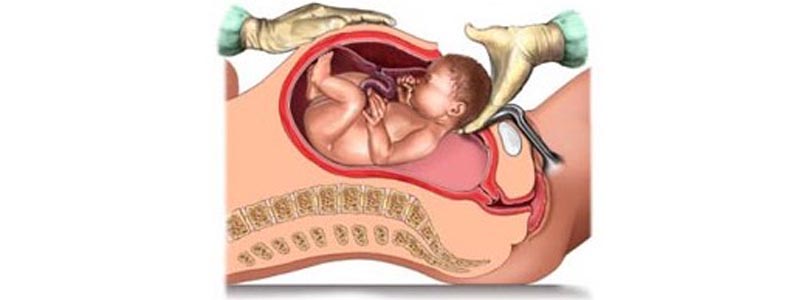
La césarienne est une intervention chirurgicale qui permet d’extraire le fœtus par une incision de l’abdomen et de l’utérus. Il s’agit d’un « accouchement par voie haute ». Elle est pratiquée par un gynécologue-obstétricien.
ATTENTION, IMAGES SENSIBLES
Fréquence
L’accouchement par césarienne est de plus en plus fréquent en France, passant d’un taux de 10 % en 1981, à 20,2 % en 2014. Il n’existe pas de consensus médical définissant un « bon taux » de césariennes.
|
Evolution du taux de césariennes en France
|
|
|
ANNEE
|
TAUX
|
|
1981
|
10 %
|
|
1991
|
14,2 %
|
|
1998
|
16,3 %
|
|
2001
|
18 %
|
|
2005
|
19,6 %
|
|
2006
|
19,9 %
|
|
2007
|
20,3 %
|
|
2008
|
20,1 %
|
|
2009
|
20,2 %
|
| 2010 | 20,8% |
| 2011 | 20,5% |
| 2012 | 20,4% |
| 2013 | 20,3% |
| 2014 | 20,2% |
Les études épidémiologiques montrent que plus l’âge de la femme est avancé, plus elle a de risque d’avoir une césarienne :
- Avant l’âge de 20 ans : 12%
- Après l’âge de 40 ans : 27%
Par ordre de fréquence, voici la répartition des indications de césarienne chez toutes les femme césarisées en France (en 2001) :
|
Répartition des indications de césarienne en France (en 2001)
|
|
|
Antécédent de césarienne
|
24%
|
|
Souffrance fœtale
|
22%
|
|
Présentation anormale du fœtus
|
20%
|
|
Dystocie due à une anomalie pelvienne
|
17%
|
|
Accouchement prématuré
|
6%
|
|
Rupture prématurée des membranes
|
5%
|
|
Grossesse multiples
|
4%
|
|
Hypertension artérielle sévère
|
4%
|
|
2%
|
|
Par ordre de fréquence, voici la probabilité d’être césarisée en France, en fonction du contexte clinique (en 2001) :
|
Probabilité d’être césarisée en France, en fonction du contexte clinique (en 2001)
|
|
|
Dystocie due à une anomalie pelvienne
|
86%
|
|
Antécédent de césarienne
|
68%
|
|
Présentation anormale du fœtus
|
66%
|
|
Hypertension artérielle sévère
|
62%
|
|
Grossesse multiples
|
49%
|
|
Accouchement prématuré
|
34%
|
|
Diabète gestationnel
|
28%
|
|
Souffrance fœtale
|
28%
|
|
Rupture prématurée des membranes
|
21%
|
Une femme qui ne présente aucun de ces facteurs de risque (à priori) présente une probabilité de 7% d’être césarisée.
Indications
Une césarienne peut être décidée d’emblée, dès la fin de la grossesse. C’est une césarienne dite « programmée ». Elle peut être décidée également au cours de l’accouchement, tout au début, au milieu, voire même tout à la fin du travail. Il peut parfois s’agir d’une telle urgence, que les explications détaillées ne sont données au couple qu’après l’accouchement. La répartition entre les césariennes programmées et les césariennes effectuées en cours de travail est d’environ moitié moitié. Une césarienne est d'autant mieux vécue et acceptée psychologiquement qu'elle est préparée et expliquée bien avant l'accouchement.
D’une manière générale, les indications de césarienne semblent être influencées par 3 facteurs principaux :
- Les caractéristiques de la femme ou l’existence d’un danger pour l’enfant ;
- Le type de maternité : niveau I, II ou III. Pour une même pathologie, un taux de césariennes plus élevè dans un niveau I que dans un niveau III ;
- Les pratiques médicales.
Césarienne programmée :
Sauf cas particulier, une césarienne programmée s’effectue après 39 semaines d’aménorrhée. Les indications d’une césarienne programmée sont :
- Macrosomie fœtale : une estimation du poids fœtal supérieur à 4250 voire 4500 g chez une femme enceinte diabétique ;
- La simple suspicion de macrosomie fœtale ne constitue pas d’indication de césarienne, sauf cas exceptionnel : macrosomie très importante ou macrosomie relative (très petit bassin maternel) ;
- Utérus bi cicatriciel ou multi cicatriciel ;
- Un utérus uni cicatriciel ne constitue pas d’indication de césarienne. Une évaluation de la taille du bassin maternel peut être proposée par l’examen clinique et par une radiopelvimétrie. La taille du bassin sera confrontée à l’évaluation du poids fœtal, estimé à l’examen clinique et par une échographie ;
- Présentation du siège : Certains critères permettent de sursoir à la césarienne et de tenter un accouchement par voie naturelle : radiopelvimétrie normale, absence de déflexion de la tête foetale, estimation du poids foetal entre 2500 et 3800 grammes, siège décomplété, acceptation de la patiente ;
- Grossesse gémellaire : lorsque le premier jumeau se présente par le siège, la plupart des équipes pratiquent une césarienne ;
- Placenta previae (placenta qui est bas situé et qui recouvre le col utérin) ;
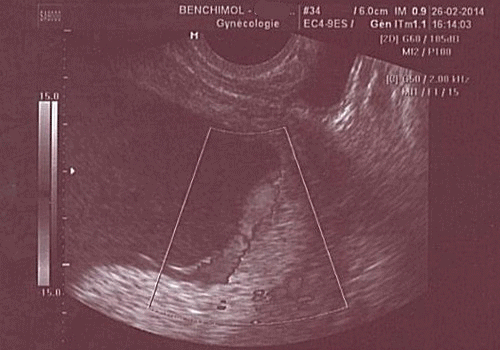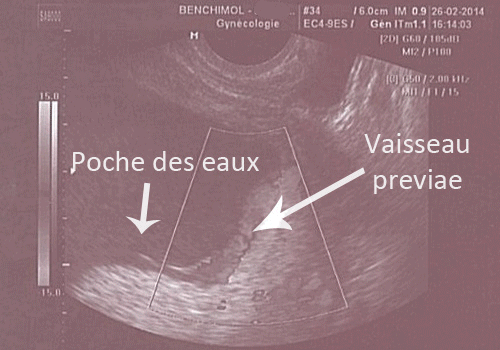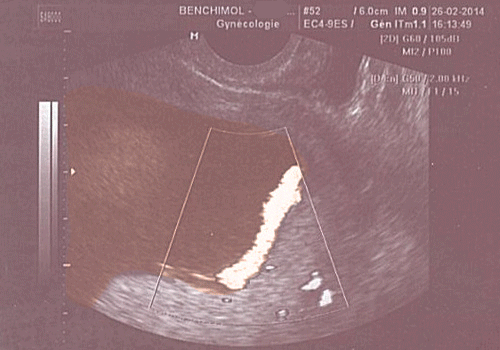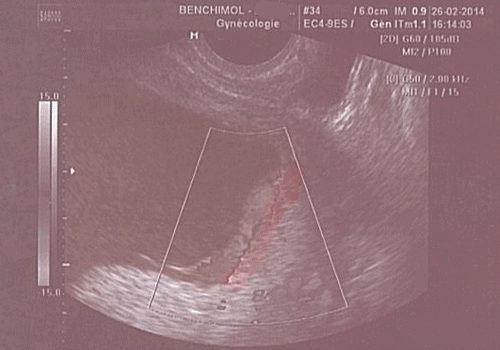
Vaisseau previae (vaisseau bas inséré, devant la présentation foetale)
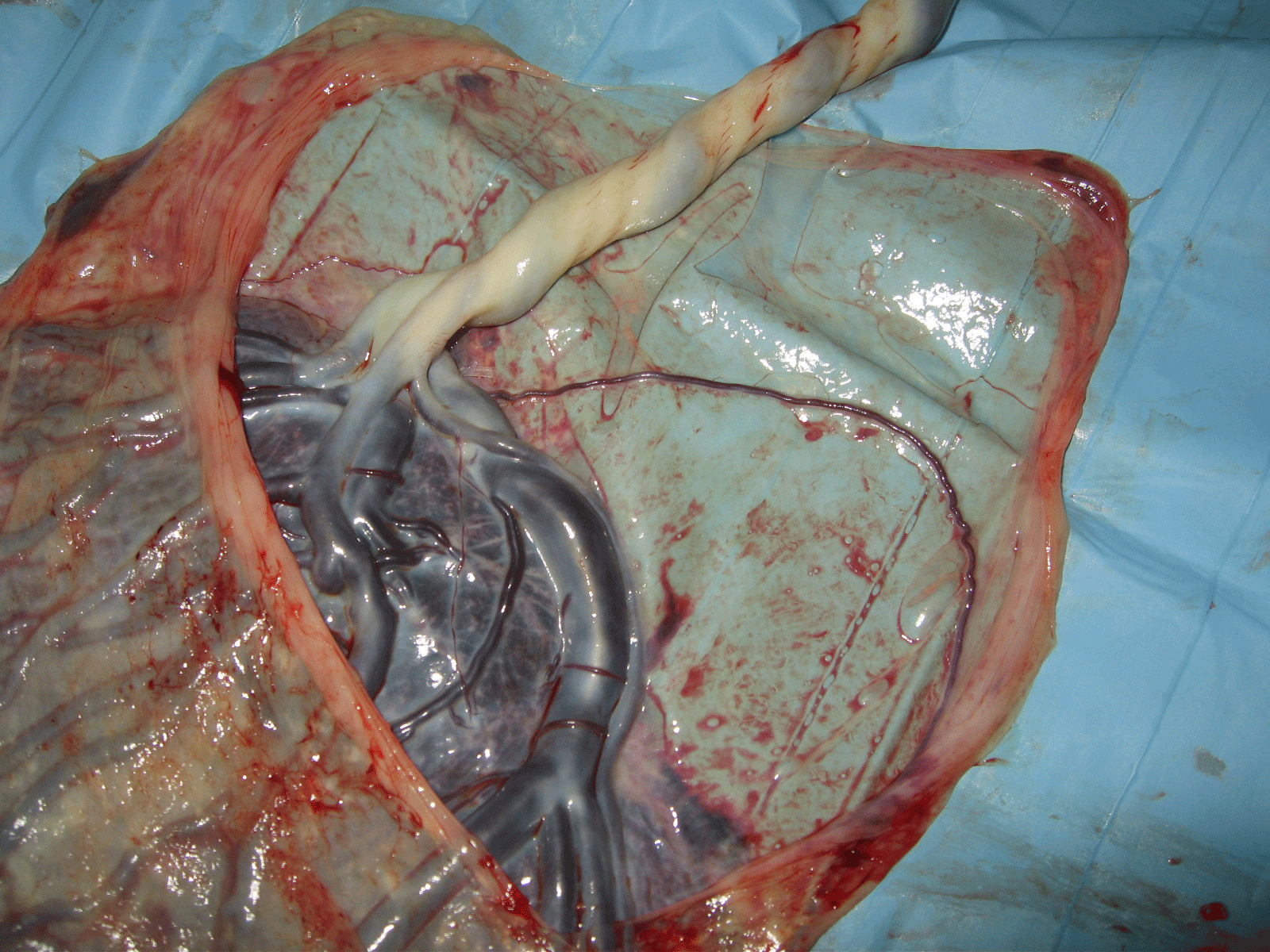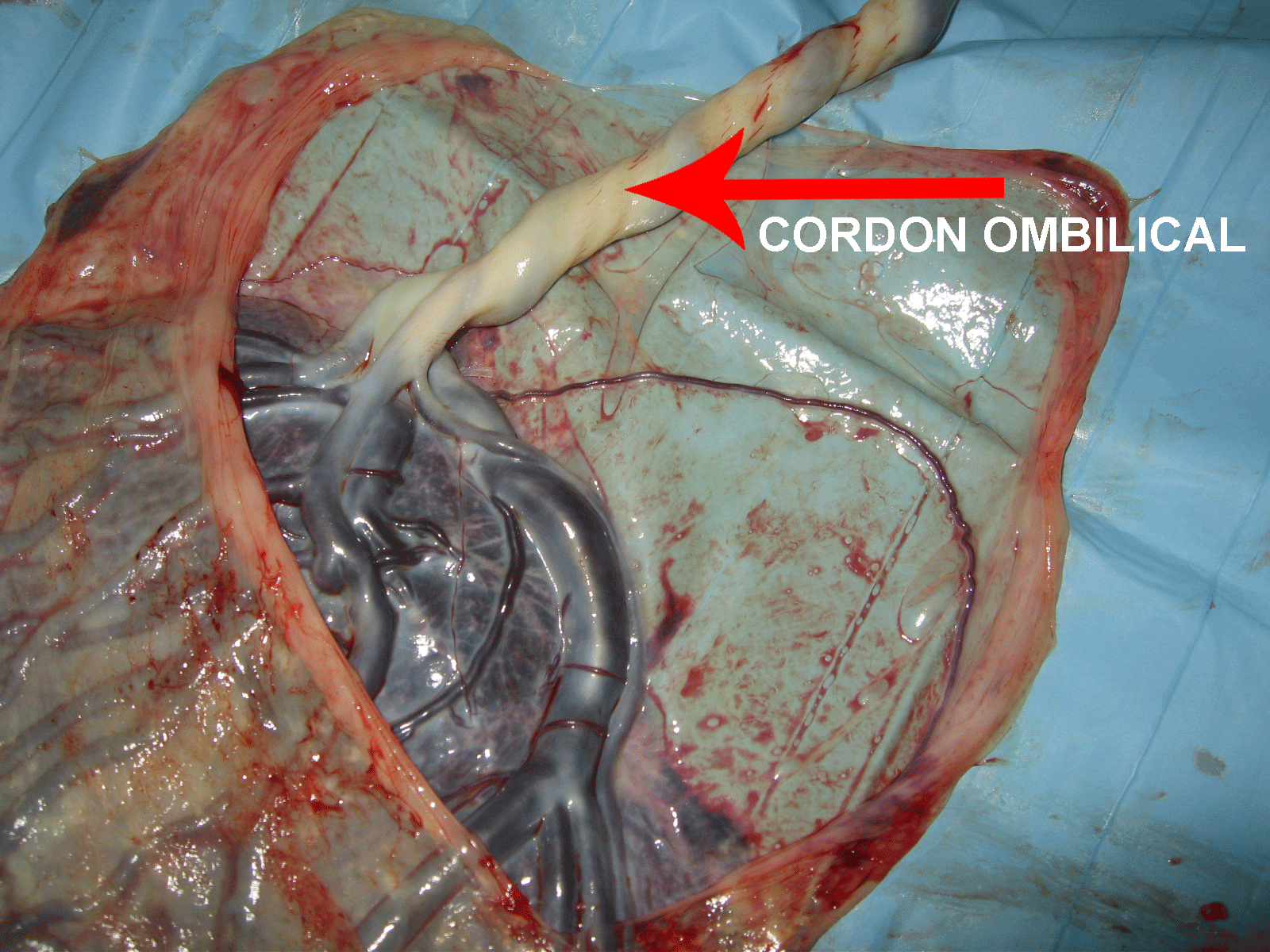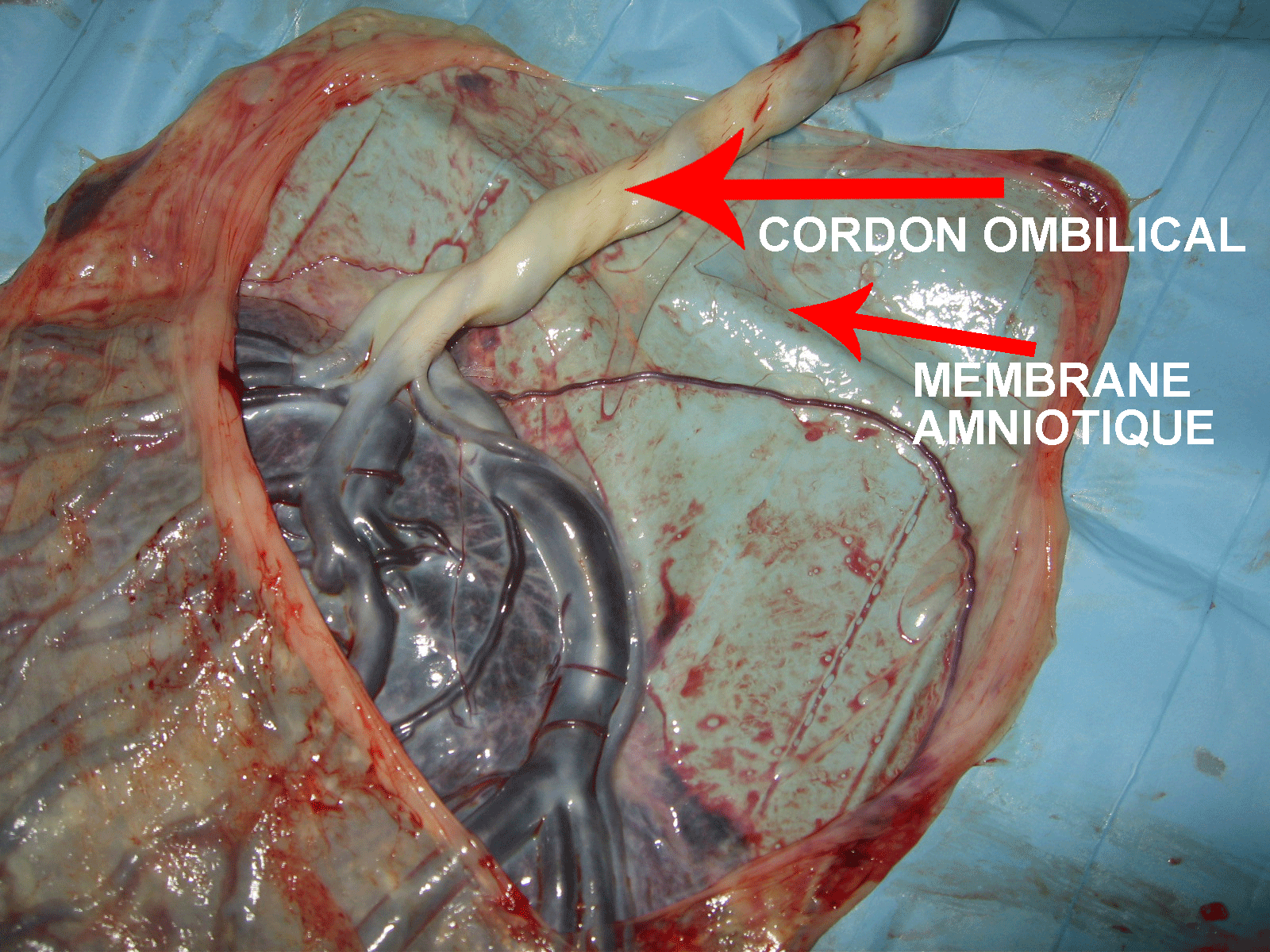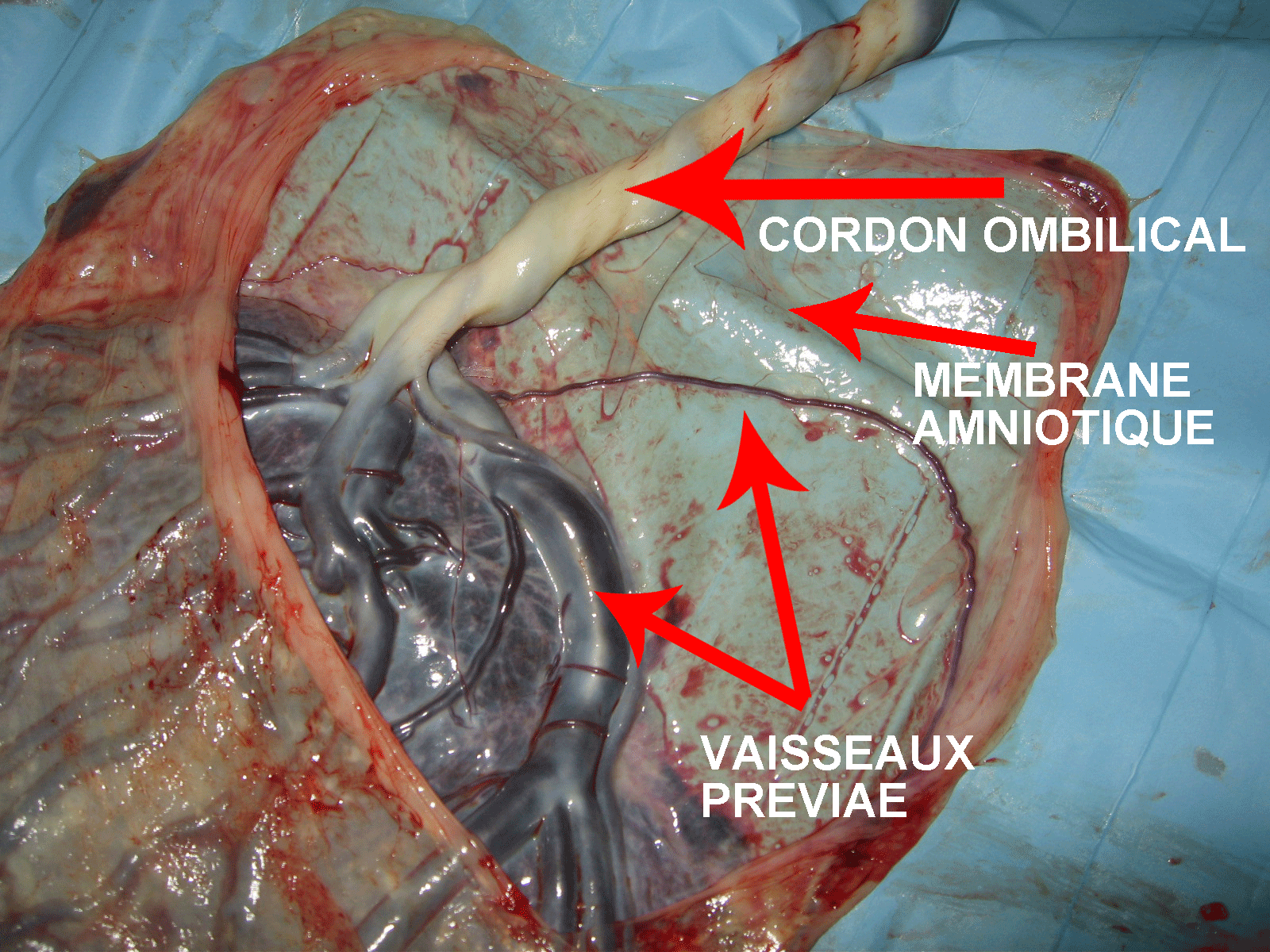
Même vaisseau après l'accouchement
- Certaines malformations fœtales ;
- Cancer du col utérin ;
- Pathologie maternelle lui interdisant les efforts expulsifs.
Césarienne en cours de travail (césarienne en urgence) :
- Dystocie : une stagnation de la dilatation du col utérin pendant 2 à 4 heures ;
- Présentation dystocique : présentation foetale anormale (transverse,etc...) ;
- Souffrance fœtale en cours du travail ;
- Hypertension artérielle mal tolérée ;
- Fibrome praviae à l’origine d’une dystocie (fibrome utérin bas situé et empêchant un déroulement normal du travail) ;
- Poussée d’herpès génital survenue dans les 8 jours précédants l’accouchement ;
- Disproportion foeto pelvienne : disproportion entre la taille du bassin maternel et le poids fœtal ;
- Hémorragie maternelle.
Comment se déroule une césarienne ?
La césarienne se déroule au bloc opératoire :
- Pose d’une perfusion intraveineuse ;
- Pose de l’anesthésie péridurale ou d’une rachianesthésie ;
- Pose d’une sonde urinaire afin d’éviter une plaie de la vessie en cours d’intervention ;
- Désinfection de la peau de l’abdomen et pose des champs opératoires stériles ;
- Si le conjoint veut assister à l’intervention, il rentre à ce moment là pour s’asseoir du coté de la tête (après s’être habillé en « tenue de bloc opératoire »). Là, il peut discuter avec sa conjointe, sans ne rien voir du coté de l’intervention ;
- Souvent, une pression est ressentie au niveau de l’abdomen, au moment de l’extraction foetale ;
- Dès que le bébé est extrait, il est ramené du coté de ses parents puis est pris par la sage-femme (éventuellement avec son papa) pour les premiers soins ;
- L’extraction fœtale dure moins de 5 minutes et la césarienne de 15 à 45 minutes ;
- Des nausées, un essoufflement et un léger malaise peuvent être ressentis en cours de l’intervention. L’anesthésiste présent dans la salle utilise des produits afin de réduire ces effets ;
- Mise en place des pansements ;
- Surveillance pendant deux heures en salle de réveil ou en salle d’accouchement avant de remonter dans sa chambre. L’allaitement est possible dès ce moment là ;
- La reprise d’une alimentation légère est possible dès le soir de l’intervention ;
- Le premier lever à lieu le lendemain de l’intervention ;
- Ablation de la sonde urinaire après 24 heures et de la perfusion intraveineuse après 48 heures.
Techniques
Il existe différentes techniques de césarienne. La technique utilisée par l’obstétricien dépend de ses habitudes et des circonstances de la césarienne. La plus fréquente est celle nommée technique de Misgav-Ladach.
Chaque temps opératoire comprend différentes variantes possibles. Ces différentes techniques sont définies en fonction de :
L’incision cutanée abdominale :
- Césarienne par laparotomie transversale sus pubienne (appelée incision de Pfannenstiel) : l’incision est esthétique, car horizontale et cachée dans les poils du pubis. C’est la pratique la plus courante ;
- Césarienne par laparotomie médiane sous ombilicale (située entre le pubis et le nombril) : moins esthétique car verticale, avec plus de risque d’éventration. Elles est parfois indispensable en cas d’extrême urgence car est plus rapide. Cette voie d’abord reste rare.
En cas de cicatrice abdominale préexistante (horizontale ou verticale), celle-ci est reprise pour ne pas en avoir une deuxième.
L’ouverture de la paroi abdominale :
L’ouverture de l’apovévrose des muscles grands droits (enveloppe des muscles de l’abdomen) et du feuillet péritonéal (feuillet qui tapisse toute la paroi abdominale) peut se faire :
- Aux ciseaux ;
- Aux doigts : technique de Joël-Cohen. Cette technique permet de réduire la durée de l’extraction fœtale.
L’hystérotomie (ouverture de l’utérus) :
- Hystérotomie segmentaire transversale : C’est la pratique la plus courante. L’ouverture se fait horizontalement, au niveau de la partie inférieure de l’utérus (appelée « segment inférieur de l’utérus »). Cette partie peut être abordée après ouverture du péritoine (transpéritonéale) ou sans ouverture du péritoine (extrapéritonéale) ;
- Hystérotomie corporéale : l’ouverture se fait verticalement, sur le corps utérin. Cette ouverture est utilisée en prévision d’une difficulté à l’extraction fœtale (présentation transverse du fœtus, placenta praevia, grande prématurité). Ce type de césarienne impose le recours à des césariennes itératives, car ce type de cicatrice est plus fragile et risque une rupture utérine en cas d’accouchement ultérieur par les voies naturelles ;
- Hystérotomie en T inversé : l’incision initiale est segmentaire transversale. L’obstétricien rencontre une difficulté lors de l’extraction fœtale et décide d’élargir verticalement la cicatrice afin d’avoir plus d’espace et de la place pour manoeuvrer. Cette cicatrice impose également des césariennes itératives à cause du risque de rupture utérine en c as d’accouchement ultérieur par les voies naturelles.
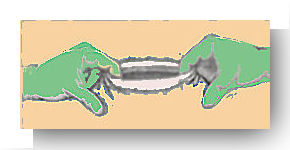
L’hystérotomie peut être effectuée aux ciseaux ou aux doigts.
L’extraction fœtale :
Le chirurgien introduit une main dans l’utérus pour extraire le bébé, le plus souvent par la tête, parfois par les fesses (présentation du siège).
- Extraction manuelle : C’est la pratique la plus courante ;
- Extraction instrumentale par forceps ou par ventouse.
Vidéo de césarienne
Le clampage du cordon s’accompagne d’une injection intraveineuse unique d’antibiotiques à la maman afin de réduire le risque d’infection maternelle post-opératoire (antibioprophylaxie). C'est à ce moment qu'un prélèvement de sang de cordon peut être effectué afin de congeler ses cellules souches.
La délivrance du placenta :
- Spontanée ;
- Dirigée, après l’injection d’ocytociques (produits permettant de contracter l’utérus) ;
- Manuelle.
La fermeture utérine :
- L’utérus peut être extériorisé ou maintenu en place ;
- Fermeture de l’hystérotomie par un surjet ;
- Fermeture de l’hystérotomie par deux hémi surjets ;
- Fermeture par des points en X ;
- Fermeture ou absence de fermeture du feuillet péritonéal (péritonisation) : l’absence de fermeture des feuillets péritonéaux permet de réduire la douleur et le recours aux antibiotiques en post opératoire.
La fermeture de la paroi abdominale :
Elle s’effectue plan par plan. Le péritoine peut ne pas être recousu (réduction des douleurs post-opératoires). Les muscles peuvent être rapprochés par quelques points. L’aponévrose est refermée en un surjet ou en deux hémi surjets.
La fermeture cutanée :
Elle peut se faire par des fils résorbables ou non résorbables, par des agrafes, par des points séparés ou par un surjet intradermique. L’ablation des fils ou des agrafes à lieu 5 à 10 jours après l’intervention.
Rarement, un drain de Redon (petit tuyau) est laissé pendant 24 à 48h afin d’éviter la survenue d’un hématome.
Anesthésie
Une césarienne peut être pratiquée sous :
- Anesthésie locorégionale : Il s’agit d’anesthésier toute la partie inférieure du corps. La patiente reste consciente, elle peut parler et voir le bébé dès son extraction. Il existe deux types d’anesthésies locorégionales : L’analgésie péridurale et la rachianesthésie. La péri rachi anesthésie permet de combiner ces deux techniques ;
- Anesthésie générale : Elle est très rarement pratiquée. L’anesthésie générale est réservée aux patientes présentant une contre indication à l’anesthésie locorégionale (troubles de la coagulation sanguine, fièvre maternelle) ou en cas d’extrême urgence (bradycardie fœtale, hématome rétro placentaire avec souffrance fœtale etc…).
Bénéfices
La réalisation d’une césarienne permet de :
- Réduire le risque maternel ou fœtal pour lequel la césarienne a été indiquée (souffrance fœtale, accouchement dystocique etc…) ;
- Eliminer le risque d’un traumatisme périnéal (déchirure périnéale, incontinence anale) ;
- Planifier la date et de l’heure exactes de la naissance.
Risques et inconvénients
La césarienne est une intervention chirurgicale courante, dont les suites sont simples dans la majorité des cas. Malgré tous les progrès et tous les efforts, il persiste toujours un faible risque, maternel et fœtal.
D’une manière générale, un accouchement par voie naturelle s’associe à une morbidité et une mortalité maternelles plus faibles qu’un accouchement par césarienne.
Une césarienne programmée s’associe à une morbidité et une mortalité maternelles plus faibles qu’une césarienne effectuée en cours de travail.
Pour la mère :
- Plaies des organes de voisinage : plaie vésicale (vessie), perforation intestinale (intestin grêle ou colon), plaie urétérale (uretères), plaie vasculaire (veines ou artères), nécessitant une prise en charge chirurgicale spécifique ;
- Transfusion sanguine en cas d’hémorragie per opératoire, voir même exceptionnellement, une hystérectomie (l’ablation de l’utérus) ;
- Hématome post opératoire ;
- Infection (infection urinaire), abcès post opératoire (abcès de paroi, abcès du Douglas) : traités par des antibiotiques ou par une reprise chirurgicale ;
- Complications thromboemboliques : phlébite, embolie pulmonaire ;
- Exceptionnellement, séquelles graves ou risque vital ;
- Risques liés à l’anesthésie et aux produits d’anesthésie ;
- Impact dans la première relation mère enfant ;
- Augmentation des risques de complications pour une future grossesse (saignement, césarienne, mort fœtale in utéro) ;
- Probable augmentation des risques de stérilité.
Pour l’enfant :
- Détresse respiratoire, asthme à l’enfance ;
- Risque de coupure cutanée lors de l’intervention ;
- Retard au premier contact avec la mère ;
- Une moindre probabilité d’être allaité ;
- Mort néonatale (exceptionnellement, essentiellement en cas de grande prématurité ou de pathologie foetale sévère).
Utérus cicatriciel et grossesses ultérieures
Le fait d’avoir eu une césarienne ne contre indique pas d'avoir d'autres grossesses ultérieurement, sauf cas exceptionnel.
Un accouchement par les voies naturelles peut le plus souvent être envisagé pour les grossesses suivantes, lorsqu’il s’agit d’un utérus uni cicatriciel.
Accouchement vaginal après césarienne (AVAC)
Le risque principal d’un accouchement par voie naturelle chez une femme porteuse d’un utérus cicatriciel est la rupture utérine. Sous l’effet des contractions utérines, la cicatrice peut se rompre. C’est pourquoi, l’acceptation d’un accouchement par voie vaginale doit s’entourer de plusieurs précautions et de l’évaluation de multiples éléments :
- Indication de la césarienne : S’agit il d’une indication permanente nécessitent obligatoirement une nouvelle césarienne (ex. bassin rétréci, utérus multi cicatriciel) ou d’une indication accidentelle (ex. présentation fœtale transverse, poussée d’herpès génital) laissant une possibilité d’un accouchement par voie naturelle ?
- Évaluation (indirecte) de la solidité de la cicatrice utérine : Le type d’hystérotomie : segmentaire transversale, corporéale verticale ou en T inversé ?
- Les suites post opératoires : Suites simples ou suites compliquées d’infection de la paroi ?
- La qualité du segment inférieur de l’utérus, constatée lors de la césarienne précédente : D’épaisseur normale ou très fin, voir même rompu ?
- Le désir de la patiente, en tenant compte des avantages et des inconvénients d’un accouchement par voie naturelle après une césarienne ;
- Examen clinique et radiopelvimétrie permettant d’évaluer la taille du bassin maternel ;
- Estimation du poids fœtal à l’examen clinique et à l’échographie.
Quoi qu’il en soit, le risque d’avoir une césarienne dite « itérative » (césarienne chez une femme porteuse d’un utérus cicatriciel) est environ trois fois plus élevé que le risque d’avoir une césarienne chez une femme ne portant pas d’utérus cicatriciel.
En ce qui concerne un accouchement par voie naturelle chez une femme porteuse d’un utérus bi ou multi cicatriciel, la plupart des équipes pratiquent une césarienne itérative lors d’une grossesse ultérieure, estimant que le risque de rupture utérine devient trop important.
Un AVAC implique :
- Une surveillance attentive du travail (monitoring fœtal ; recherche de douleur ou de saignement) ;
- La réalisation d’une révision utérine (introduction de la main de l’obstétricien dans l’utérus, par les voies naturelles) en cas de saignement survenant après l’accouchement afin de vérifier l’intégrité de la cicatrice utérine.
Les risques
Le principal risque d’un AVAC est la rupture utérine (environ 0,4%). Sous l’effet des contraction utérines, la cicatrice utérine peut se rompre, progressivement ou brutalement, mettant alors en danger la vie de la mère et de l’enfant. Les signes d’une rupture utérine sont parfois précédés de douleur, de saignement ou d’anomalies du rythme cardiaque foetal. Parfois, la rupture est brutale, sans aucun signe annonciateur.
Les autres risques sont tous les risques d’un accouchement par voie basse.
Les bénéfices
Ce sont les mêmes bénéfices d’un accouchement par voie basse par rapport à une césarienne.
Informations pratiques : Césarienne
- Consultation pré anesthésique obligatoire au minimum 7 jours avant l’intervention.
- Faire un bilan pré opératoire ;
- Hospitalisation le plus souvent la veille de l’intervention (afin d’effectuer un monitoring fœtal et un bilan sanguin) ;
- Rester à jeun depuis minuit, la veille de l’intervention (ne pas manger, ni boire ni fumer) ;
- Après l’opération, souvent, sont laissés en place une sonde urinaire et une perfusion intraveineuse pour une durée de 24 à 48h ;
- Un traitement anticoagulant par des injections sous cutanées est administré pendant quelques jours ainsi qu’un traitement antalgique ;
- La durée d’hospitalisation varie de 4 à 7 jours, en l’absence de complication ;
- Les relations sexuelles et le bain sont contre indiqués jusqu’à la visite post opératoire (un mois). Les douches sont autorisées ;
- Un petit saignement par voie vaginale peut persister pendant les 2 à 3 semaines qui suivent l’intervention (lochies) ;
- Reprise des activités sportives deux mois après l’intervention ;
- Respecter un délai minimal de 1 an avant d’envisager une nouvelle grossesse (fragilité de la cicatrice utérine) ;
- Éviter l’exposition de la cicatrice au soleil pendant minimum six mois ;
- Une zone insensible autour de la cicatrice peut persister pendant 6 à 12 mois avant de se normaliser ;
- Dans tous les cas, n’hésitez pas à appeler votre chirurgien si vous suspectez la survenue d’une complication (fièvre, douleur anormale, saignement anormal, vomissements…).