Le Cabinet Médical Nation recherche, en vue d'une installation :
Dépistage de la trisomie 21
- Affichages : 58640
 Généralités
Généralités
La trisomie 21 représente l'une des malformations congénitales les plus fréquentes avec une fréquence moyenne de 1 pour 700 naissances en France. Elle a été décrite pour la première fois en 1866 par John Langdon Down. En cours de grossesse, la trisomie 21 s’accompagne d’un risque important de fausse couche précoce ou de mort foetale in utero. Ainsi, 85 % de ces grossesses n’arrivent pas à terme.
Les troubles provoqués par la trisomie 21 sont relativement graves. Ils sont présents à une fréquence et à un degré de gravité variables :
- dysmorphie ;
- malformations viscérales : cardiaques, digestives, rénales, osseuses ;
- hypotonie générale marquée ;
- déficience mentale d'intensité variable (c’est la première cause de déficience mentale dans le monde) ;
- retard de croissance, petite taille ;
- manque d’autonomie ;
- stérilité chez l’homme ; risque de 50 % de transmission chez la femme, avec un enfant lui-même trisomique.
La trisomie 21 n’a pas de traitement. Il existe seulement un traitement contre certains de ses symptômes. L’espérance de vie d’une personne atteinte de trisomie 21 est d’environ 55 ans. Le dépistage de la trisomie 21 en cours de grossesse a donc une importance particulière car la découverte d’une trisomie 21 en cours de grossesse permet :
- d’opter pour une interruption thérapeutique de grossesse, quelque soit le terme de celle-ci si le couple le souhaite ;
- de préparer l’accouchement dans les meilleures conditions de sécurité en cas de décision de poursuite de la grossesse.
Définitions
Chromosomes : ce sont des petits corpuscules qui apparaissent par paires dans les noyaux cellulaires au moment de leur division. Les chromosomes portent les gènes contenus dans le noyau d’une cellule. Ainsi, au moment de la division cellulaire, ils permettent un partage égal du matériel génétique d’une cellule mère vers ses deux cellules filles. Toutes les cellules de l’espèce humaine comportent 23 paires de chromosomes à l’exception des cellules sexuelles, ovocytes et spermatozoïdes, qui n’en contiennent que 23. Les chromosomes dits « sexuels » correspondent à la dernière paire de chromosomes contenue dans chaque cellule.
Trisomie : il s’agit d’une maladie caractérisée par la présence d’un chromosome surnuméraire sur l’une des paires de chromosomes. Dans ce cas il y a donc 47 au lieu de 46 chromosomes dans les cellules de l’organisme. Les manifestations cliniques varient en fonction de la paire à laquelle appartient le chromosome surnuméraire. Une trisomie est désignée par le numéro de la paire de chromosomes concernée par la trisomie.
Trisomie 21 : appelée également syndrome de Down ou mongolisme. Il s’agit de la trisomie la plus fréquente dans l’espèce humaine. Cette maladie congénitale est liée à la présence d’un chromosome surnuméraire sur la paire N°21 et donc à la présence de 47 chromosomes dans les cellules de l’individu. Le chromosome surnuméraire provient la plupart du temps de la mère. Dans 92 % des cas il existe un chromosome surnuméraire entier, on parle alors d’une « trisomie libre ». Lorsqu’il n’existe que des fragments d’un chromosome surnuméraire imbriqués dans d’autres chromosomes, on parle d’une « trisomie par translocation ». C’est le cas de 5 % des trisomies. Les cas restants (3 %) sont appelés « trisomies par mosaïque » : l’individu comporte à la fois des cellules normales contenant 46 chromosomes et des cellules trisomiques.
Le lien entre la maladie (phénotype) et son origine chromosomique (génotype) a été démontré en 1958, par l’équipe du Professeur Lejeune.
Les méthodes de dépistage
Le dépistage de la trisomie 21 repose actuellement sur l’association de plusieurs techniques ou facteurs de risque. L’association de toutes ces techniques permet de dépister environ 90 % des enfants porteurs d’une trisomie 21. Dans les 10 % restants, tous les examens sont normaux alors que l’enfant est malade. Actuellement environ 1500 enfants sont dépistés trisomiques en cours de grossesse et environ 350 enfants trisomiques naissent par an en France.
Age maternel
Le risque d’avoir un enfant trisomique augmente avec l’âge maternel. Une amniocentèse n'est plus proposée ni remboursée par la sécurité sociale à partir de l’âge de 38 ans, sauf lorsque le dépistage n'a pas été correctement fait par ailleurs.
Age maternel
|
Age maternel
|
Risque
|
Age maternel
|
Risque
|
|
20
|
1/1537
|
32
|
1/739
|
|
21
|
1/1518
|
33
|
1/658
|
|
22
|
1/1495
|
34
|
1/532
|
|
23
|
1/1465
|
35
|
1/427
|
|
24
|
1/1427
|
36
|
1/344
|
|
25
|
1/1379
|
37
|
1/273
|
|
26
|
1/1320
|
38
|
1/214
|
|
27
|
1/1249
|
39
|
1/166
|
|
28
|
1/1165
|
40
|
1/128
|
|
29
|
1/1070
|
41
|
1/73
|
|
30
|
1/965
|
42
|
1/55
|
|
31
|
1/853
|
Échographie
Clarté nucale
La mesure de la clarté nucale fait partie de l’échographie du premier trimestre de la grossesse. Pratiquée entre 11 et 13 SA (semaines d’aménorrhées) + 6 jours, sa valeur (exprimée en dixièmes de millimètres) permet grâce à un logiciel informatique l’estimation du risque de trisomie 21. La clarté nucale correspond à une zone trans-sonore située entre la peau de la nuque et le rachis (colonne vertébrale). Elle mesure habituellement quelques dixièmes de millimètres. Sa valeur doit être accompagnée de la valeur de la longueur crânio-caudale car elle varie légèrement en fonction de la taille de l’embryon. Le seuil de normalité est de 3 mm pour certains et le 95ème centile rapporté à la longueur crânio-caudale pour d’autres. Le risque de trisomie augmente avec l’augmentation de l’épaisseur de la clarté nucale. Ce signe est transitoire.
Les mesures échographiques sont prises en compte dans les calculs de risque combiné ou séquentiel intégré si l'échographiste est référencé au sein d'un réseau de périnatalité qui valide son adhésion et lui délivre un numéro d'identification.
Echographie du deuxième trimestre
Plusieurs signes échographiques peuvent évoquer une trisomie 21 lors du 2ème ou du troisième trimestre de grossesse.
|
Signes échographiques de trisomie 21
|
Risque de trisomie 21
|
|
Anomalies majeures
|
-
|
|
Malformation cardiaque : Canal atrio ventriculaire
|
40 %
|
|
Sténose digestive : sténose duodénale
|
30 %
|
|
Nuque épaisse > 6 mm
|
-
|
|
Ecart important entre le premier et le deuxième orteil
|
-
|
|
Fémur court < 5ème percentile
|
-
|
|
Anomalies rénales
|
-
|
|
-
|
-
|
|
Anomalies mineures
|
-
|
|
Brièveté de la troisième phalange du cinquièmme doigt
|
-
|
|
Protrusion de la langue
|
-
|
|
Hypoplasie ou absence des os propres du nez
|
-
|
Marqueurs Sériques Maternels (ou HT 21, ou recherche d'anomalies chromosomiques)
Le dosage de deux ou de trois (tri test) marqueurs dans le sang maternel permet d’estimer le risque de porter un enfant atteint de trisomie 21. Ce test n'est pas obligatoire mais il est proposé à toutes les femmes enceintes. Une fiche de renseignement est préalablement remplie et comprend l’identité de la patiente, sa date de naissance, la date de l’examen, le poids, la date de début de grossesse, le nombre de fœtus, le tabagisme éventuel, l'ethnie et un consentement éclairé signé. Quelques soient les résultats, ils sont toujours adressés au médecin prescripteur et jamais directement à la patiente.
Cette prise de sang se fait de préference entre 11 et 13 SA + 6 jours. Lorsqu'elle n'a pas été faite dans ces délais, un ratrapage est possible entre 14 et 17 SA + 6 jours.
La combinaison des taux de l’alpha-foetoprotéine, de l’hormone chorionique gonadotrope et de l’estriol, exprimés en multiples de la médiane (MOM) permet d’estimer le risque.
ß-HCG libre (human chorionic gonadotropin) (aux 1er et 2ème trimestres)
Hormone sécrétée par le trophoblaste puis par le placenta, elle passe dans le sang maternel. Son taux est généralement augmenté lorsque l’enfant est porteur d’une trisomie 21.
PAPP-A (Protéine plasmatique placentaire de type A) (au 1er trimestre)
Glycoprotéine produite par le trophoblaste, elle passe dans le sang maternel. Son taux augmente régulièrement au cours de la grossesse. Les taux de PAPP-A au premier trimestre sont significativement plus bas dans les grossesses trisomiques (13, 18 et 21) que dans les grossesses normales.
α-foetoprotéine (au 2ème trimestre)
Protéine sécrétée par le foie fœtal, elle passe dans le sang maternel. Son taux est généralement diminué lorsque l’enfant est porteur d’une trisomie 21. Il est augmenté en cas d’anomalie de fermeture du tube neural.
Estriol (au 2ème trimestre)
Son taux est habituellement diminué lorsque l’enfant est porteur d’une trisomie 21.
Le seuil admis en France au delà duquel une amniocentèse est proposée est de 1/50. Le test peut être anormal (montrant un haut risque) alors que l’enfant est normal. A l’inverse, un test peut être négatif (bas risque) alors que l’enfant est porteur d’une trisomie 21. Ces limites sont propres à tous les examens médicaux de dépistage. Elles induisent dans ce cas particulier une anxiété pendant la grossesse, un certain nombre d’amniocentèses inutiles et leurs conséquences sur la poursuite de la grossesse.
Calcul du risque intégré
Des logiciels informatiques permettent une estimation du risque, en intégrant dans le calcul le risque lié à l’âge maternel, aux antécédents d’anomalie chromosomique, à la clarté nucale et aux marqueurs sériques.
DPNI (ou ADN LC T21(pour test ADN libre circulant de la trisomie 21)
Les modalités de dépistage
Des nouvelles règles de bonne pratique ont été fixées par l'arrêté du le 23 juin 2009 en matière de dépistage et de diagnostic prénatals de la trisomie 21.
Il existe désormais 3 stratégies de dépistage par les Marqueurs Sériques Maternels :
- Le dépistage combiné au 1er trimestre : Association des marqueurs sériques maternels du 1er trimestre (PAPP-A et ß-HCG libre) aux mesures échographiques (clarté nucale et longueur crânio-caudale) du 1er trimestre ;
- Le dépistage séquentiel intégré au 2ème trimestre : Association des marqueurs sériques maternels du 2ème trimestre (ß-HCG libre ou HCG totale et α-foetoprotéine +/- estriol) aux mesures échographiques de la clarté nucale du 1er trimestre ;
- Le dépistage par les seules marqueurs sériques maternels du 2ème trimestre.
Aux Marqueurs Sériques Maternels vient se substituer ou s'ajouter le dépistage par DPNI :
- Grossesse gémellaire ;
- Antécédent de grossesse avec trisomie 21 ;
- Parent porteur d’une translocation robertsonienne impliquant le chromosome 21 ;
- 1er prélèvement (ADNlc) non informatif ;
- En deuxième intention, lorsque le Dépistage par les marqueurs sériques maternels au 1er ou au 2ème trimestres de grossesse est inclut entre 1/51 et 1/1000.
Les méthodes de diagnostic
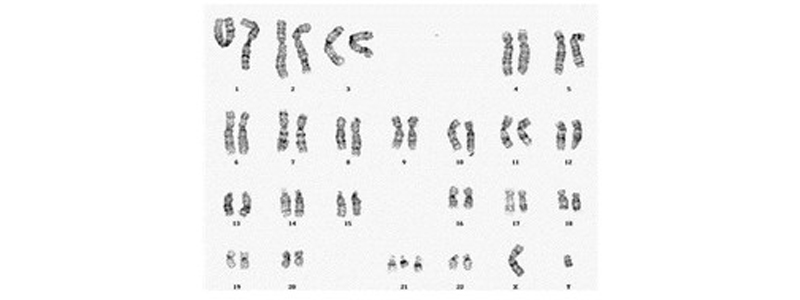
Tous les examens de dépistage ne suffisent pas de poser le diagnostic de trisomie 21. Le diagnostic de certitude est obtenu par l’étude du caryotype fœtal : étude du nombre et de la structure des chromosomes du foetus. Les cellules fœtales sont obtenues par amniocentèse ou par biopsie de trophoblaste (prélèvement de villosités choriales). Ces deux techniques consistent au prélèvement de cellules amniotiques ou trophoblastiques après l’introduction d’une aiguille dans l’utérus. Elles sont dites « invasives » et comportent un risque de perte fœtale (fausse couche, mort in utero) ou d’une infection de l’œuf.
Amniocentèse (ponction de liquide amniotique, PLA)
Pratiquée habituellement entre 15 et 18 SA, elle comporte un risque d’environ 0,5 % de perte fœtale, même si l’enfant est normal, non atteint de trisomie 21. Elle peut être pratiquée plus tardivement si une anomalie est découverte lors de l’échographie du deuxième ou du troisième trimestre de la grossesse.
Prélèvement de villosités choriales (PVC, biopsie de trophoblaste, choriocentèse)
Pratiquée habituellement avant 14 SA, elle comporte un risque d’environ 1 % de perte fœtale, même si l’enfant est normal, non atteint de trisomie 21.
Des résultats provisoires peuvent être obtenus en 48 heures avec une technique rapide (FISH) pour être confirmés définitivement en 2 à 3 semaines par la technique conventionnelle.
Ponction de sang fœtal
Un prélèvement de sang fœtal par le cordon ombilical est effectué lorsque le diagnostic est recherché tardivement dans la grossesse, à l’approche du terme. La réponse dans ce cas est plus rapide et plus fiable que l’amniocentèse.
Indications de l'amniocentèse
L’amniocentèse est actuellement proposée en France dans tous les cas où :
- Marqueurs sériques montrant un risque augmenté ≥ 1/50 ;
- DPNI montrant la présence d'une anomalie chromosomique ;
- Clarté nucale ≥ 3,5 mm à l’échographie du 1er trimestre ;
- Signes évocateurs de trisomie 21 lors des échographies du 2ème ou du 3ème trimestre.
L’examen n’est pas obligatoire. Il est simplement recommandé par le médecin lorsque le risque est élevé. Seul le couple décide de faire ou ne pas faire une amniocentèse. La décision finale est généralement prise en fonction du risque d’avoir un enfant trisomique, du risque propre lié à l’amniocentèse, de considérations éthiques ou religieuses et éventuellement à un conseil génétique.
En règle générale, en cas de confirmation du diagnostic, une interruption thérapeutique de grossesse est proposée et peut être pratiquée relativement tôt.