 Définition
Définition
L’insuffisance ovarienne précoce (ou prématurée, IOP, « premature ovarian failure ») se définit par l'association d’un critère clinique :
- Aménorrhée primaire ou secondaire, de plus de quatre mois, ou
- Une spanioménorrhée de plus de 4 mois,
survenant avant l’âge de 40 ans.
Avec un critère biologique :
- Un taux de FSH élevé, supérieur à 25 UI/L, contrôlé à deux reprises, à plus de 4 semaines d’intervalle. Le taux d’estradiol est bas.
Ce terme est parfois confondu avec celui de ménopause précoce. Leur évolution peut être différente, car dans le cas de l’IOP, elle est parfois (mais rarement) réversible, avec la reprise d'une certaine fonction ovarienne et possibilité de grossesse (4 à 6%).
Le motif de consultation initial est souvent la survenue d'une aménorrhée secondaire ou le désir d'une grossesse qui tarde à venir. L'annonce du diagnostic est toujours difficile.
Épidémiologie
La fréquence de l’IOP est estimée à 1/10 000 avant l’âge de 20 ans ; 1/1 000 avant 30 ans et 1/100 avant l’âge de 40 ans.
Les formes familiales de l'IOP représentent 15 à 20 % de l'ensembles des IOP.
Physiopathologie
L’IOP est due à plusieurs mécanismes :
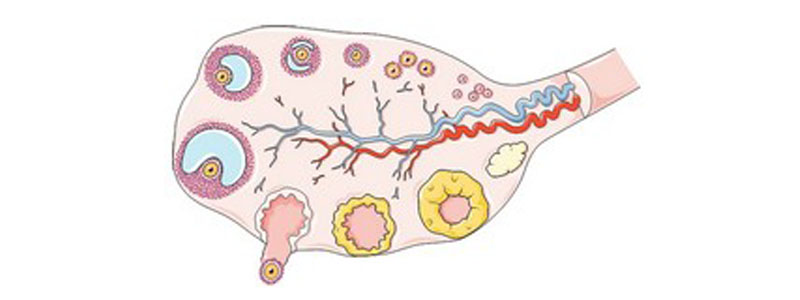
- Anomalie de la formation de la réserve folliculaire initiale ;
- Survenue d’un blocage de la maturation folliculaire ;
- Survenue d’un épuisement de la réserve folliculaire (accélération de l'apoptose).
Signes cliniques
En fonction de l’âge de survenue de l’IOP, les signes cliniques sont :
- Impubérisme ;
- Aménorrhée primaire ;
- Aménorrhée primo-secondaire ;
- Aménorrhée secondaire : dans ce cas, l’aménorrhée peur être précédée d’oligoménorrhée ou de métrorragies ; elle survient parfois brutalement, en post partum ou post pilule (à l’arrêt d’une contraception hormonale).
Les signes qui accompagnent l’aménorrhée, sont plus ou moins prononcés :
- Bouffées de chaleur ;
- Insomnie ;
- Asthénie, fatigue ;
- Dyspareunie (douleurs lors des relations sexuelles) ;
- Troubles de l’humeur.
Étiologies
La réalisation d’examens complémentaires permet de retrouver dans 52 % la cause de l’IOP. Environ 48 % des autres cas sont dits « idiopathiques » ou inexpliqués. L'IOP peut être primaire, secondaire ou idiopathique.
- Maladies auto immunes (3%) : maladie de Basedow ; diabète de type I ; syndrome APECED ; Lupus, myasthénie ; maladie de Crohn, Polyarthrite rhumatoïde, ovarite auto immune (AMH, Inhibine B et CFA normaux ; Œstradiol et testostérone effondrées ; LH > FSH ; Anticorps anti 21-Hydroxylase positifs) ;
- Causes iatrogènes : multiples kystectomies ovariennes, ovariectomie ou annexectomie bilatérale, chimiothérapie, radiothérapie ;
- Origine virale : rares cas d’ovarite post oreillons ;
- Causes génétiques (27%) : Liées aux autosomes, Mutation du récepteur de la FSH ;
- Syndrome du blépharophimosis / ptosis ;
- Ataxie - télangiectasie ;
- Galactosémie ;
- Syndrome de Perrault ;
- Mutations du gène de l’aromatase ;
- Causes chromosomiques (8%) : liées au chromosome X, Syndrome de Turner ; Chromosome X en anneau ; Triple X ; Délétions du chromosome X ; Translocations du chromosome X ;
- Gène FMR I (Syndrome du X fragile, observé dans 3 % des IOP en l'absence d'antécédent familial d'IOP et dans 13 % des IOP en cas d'au moins deux antécédents familiaux d'IOP) ;
- Gène BMP 15 ;
- Idiopathique (48%).
Diagnostic
Le diagnostic repose sur l’association d’une aménorrhée de plus de six mois survenant avant l’âge de 40 ans, associée à un taux élevé de FSH > 25 UI/l sur au moins deux prélèvements réalisés à quelques semaines d’intervalle. Le taux de 17 Bêta oestradiol est effondré. Le profil hormonal témoigne d'un effondrement de la réserve ovarienne.
L’échographie pelvienne retrouve souvent un petit volume ovarien avec un très petit nombre voir l’absence de follicules ovariens. La présence de follicules ovariens n'exclut pas le diagnostic (follicules bloqués).
Interrogatoire
L’interrogatoire permet d’orienter la recherche d’une étiologie :
- Antécédents personnels de chirurgie ovarienne (kystectomie, ovariectomie, annexectomie), de chimiothérapie, de radiothérapie ?
- Antécédents familiaux de retard mental chez les garçons ?
- Antécédents de chirurgie des paupières à l’enfance pour blépharophimosis ?
- Antécédents de maladies auto immunes ?
- Taille ?
- Notion de galactosémie ?
Examen clinique
L’examen clinique recherche en particulier :
- Des signes de maladies auto immunes : thyroïdite, vitiligo ;
- Une candidose cutanée ;
- Une surdité ;
- Des éléments évocateurs du syndrome de Turner.
Examens complémentaires
Bilan étiologique :
- Caryotype sanguin (en cas d'une IOP non iatrogène) ;
- Recherche de l'X fragile par la recherche de pré mutation FMR 1 (systématique pour certains, dans les cas présentant des antécédents familiaux d’IOP ou de retard mental chez les garçons pour d'autres) ;
- Séquençage nouvelle génération (NGS) pratiqué dans un laboratoire spécialisé (si le caryotype est normal et la recherche de prémutation FMR1 est négative) ;
- Anticorps anti 21-Hydroxylase (anti 21-OH) ;
- TSH, Anticorps antithyroïdiens (anti-TPO), Glycémie à jeun.
Bilan thérapeutique :
- Ostéodensitométrie, à effectuer au départ puis à renouveler tous les 5 ans en cas de normalité ou après 2 ou 3 ans en cas d'anomalies afin d'évaluer l'amélioration des paramètres.
- Mammographie à l'âge de 40 ans.
- Bilan métabolique régulier.
Conséquences
En l'absence de diagnostic et de prise en charge adaptée :
- Baisse de la qualité de vie (bouffées de chaleur et sueurs nocturnes (syndrome climatérique), dyspareunie, baisse de la libido (troubles sexuels), troubles du sommeil, troubles de l’humeur) ;
- Infertilité ;
- Diminution de l'espérence de vie d'autant plus importante que l'IOP survient précocement ;
- Risque d'évènements cardiovasculaires augmenté (HTA, AVC, maladie coronarienne) si > 6 bouffées vasomotrices par jour et surtout lorsque l'IOP est d'origine chirurgicale ;
- Augmentation du risque cardiométabolique : HTA, Cholesterol, Triglycérides ;
- Risque osseux : déminéralisation osseuse, augmentation du risque de fractures ;
- Impact psychologique.
Traitement
Le traitement vise à prendre en charge la carence oestrogénique et l’infertilité en cas de désir de grossesse. Une consultation de conseil génétique est souvent recommandée (principalement en cas d'anomalie du caryotype ou devant la présence d'une pré mutation FMR I, afin de donner des conseils à la fratrie).
Traitement hormonal substitutif (THS)
Le traitement hormonal oestrogènique est recommandé en cas d'IOP. Son but est de réduire les risques d’ostéoporose, cardiovasculaires et sexuels lié à la carence en oestrogènes. Il doit être introduit précocement et poursuivi jusqu’à l’âge physiologique de la ménopause soit jusqu'à environ l'âge de 51 ans. Il doit être associé à un traitement progestatif à visée de protection endométriale chez les patientes qui ont un utérus.
Administré sous forme de pilule contraceptive oestro-progestative ou d'un THS + dispositif intra-utérin non hormonal ou d'un TH oestrogènique + dispositif intra-utérin hormonal (avant l'âge de 40 ans en l'absence de désir de grossesse), ou sous forme de traitement hormonal de la ménopause (après l'âge de 40 ans).
La dose d'oestrogènes doit être celle susceptible de donner une concentration d'oestradiol équivalente au cycle menstruel physiologique soit de 50-100 microgrammes par jour en patch ou de 2 à 3 pressions par jour de gel ou de 2 à 4 mg par jour par voie orale, idéalement par voie trans-cutanée (car elle évite l'effet de premier passage hépatique, les effets sur les facteurs de la coagulation et le risque de thrombose), associée à la Progestérone micronisée par voie orale. Les doses doivent être ajustées au symptômes ressentis par la patiente.
Il peut être administé sous forme de schéma combiné (sans règles) ou séquentiel (avec règles), continu ou discontinu.
Infertilité
Une grossesse spontanée peut survenir chez 3 à 10 % de ces patientes. En l’absence de grossesse, la patiente doit être orientée assez rapidement vers un don d’ovocyte, car la stimulation de l’ovulation, l’insémination intra-utérine ou la fécondation in-vitro n’augmentent pas les chances de survenue d’une grossesse.
Les chances de grossesse suite à un don d’ovocyte sont en revanche élevées, d’environ 30 % par transfert d’embryon.
Sources
Paris santé femme décembre 2025
Gynécologie pratique mars 2026